NEWS

『Withコロナ時代の高齢者の健康リスクと仕事と介護の両立』
講演者:佐々木淳氏(医療法人社団 悠翔会 理事長・診療部長・医師)
本レポートでは、佐々木淳氏による基調講演の前半部分『佐々木淳医師による徹底解説ー超高齢社会に知っておくべき「老い」のメカニズム』をご紹介します。
佐々木(淳)先生(以下、敬称略):今日は『在宅医療・在宅介護の最前線〜Withコロナ時代の高齢者の健康リスクと家族のかかわり方』というタイトルで、私たちはどのようにこの時代を考えていけばいいのかについてお話しします。
まず私が理事長・診療部長を務めている悠翔会についての紹介をさせていただきます。今、15診療所で、約5500人の患者さんを在宅で24時間体制で診させていただいています。首都圏で最高の「チーム在宅医療」を実現することをビジョンに掲げている医療法人社団です。在宅医療というのは、基本的には通院が困難だけれども、医学的な管理が必要な方に保険で適用されるサービスです。
最近では、治らない病気や障害と共に生きる高齢の方が増えてきています。こういう方々の多くは人生の最終段階に近い所にいらっしゃいますので、われわれの患者さんも毎年1000人ほどの方が亡くなられて、7割くらいの方がご自宅で最後まで生活を継続されています。
東京は特に人口密度が高いまちで、訪問診療、在宅医療というのは半径16㎞圏域で許可されているんですが、23区はちょうどこの半径16㎞にすっぽり収まります。この円の中の人口はなんと940万人、後期高齢者だけで100万人もいるというものすごく高齢化の進んだまちです。この超高齢化していく大都市をいかにソフトランディングさせていくかが私たちのもうひとつのミッションです。
 医療法人社団悠翔会の概要
医療法人社団悠翔会の概要
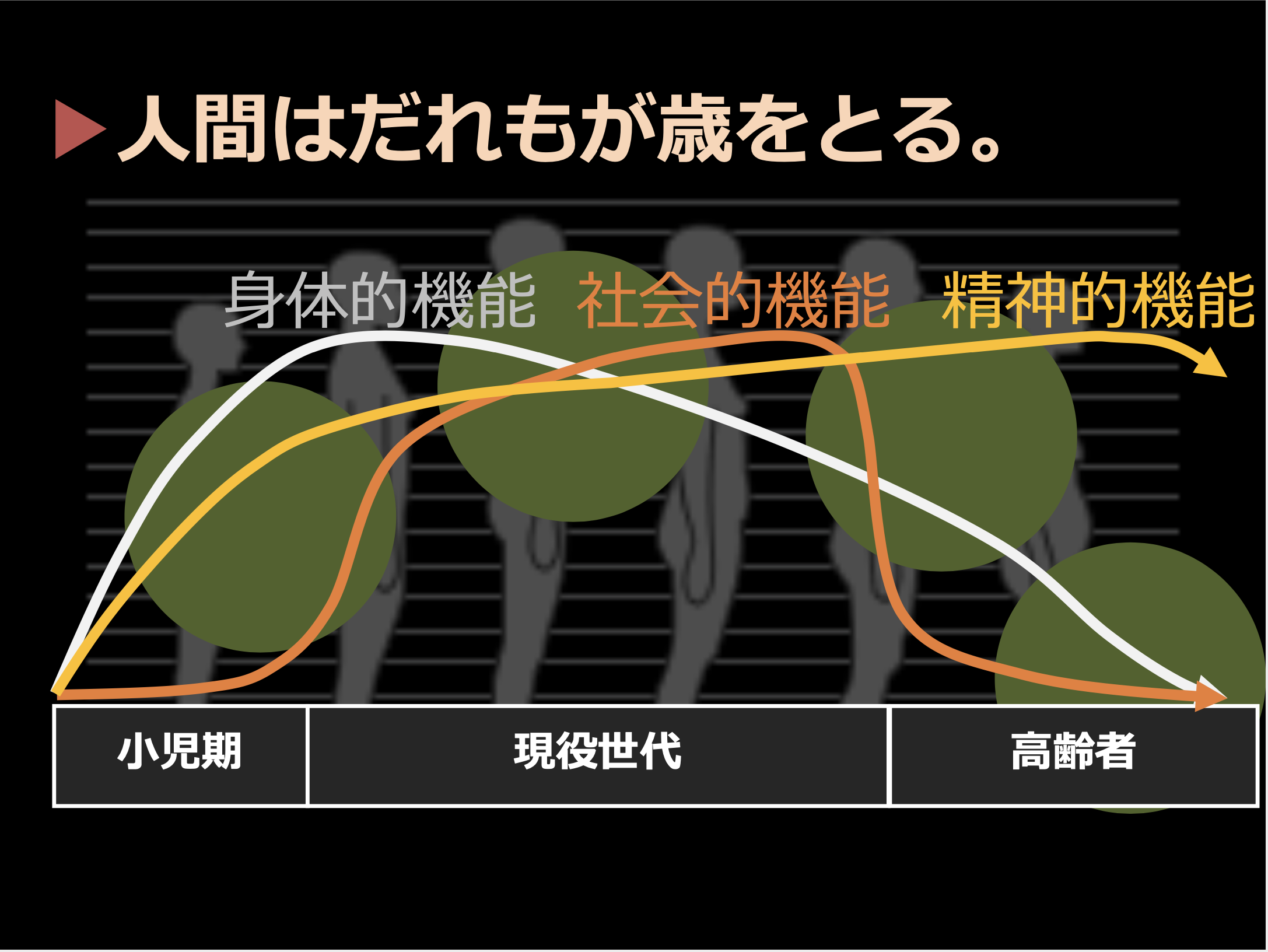
●人生は4つのフェーズに分けられる
佐々木(淳):私たちは誰もが歳をとります。どのように歳をとるかというと、身体的機能、社会的機能、精神的機能がそれぞれ別の、成長と衰弱のラインを描きながら歳をとっていきます。
最初の身体的機能については、生まれた時から成長が始まり成長は20代、30代まで伸びるんです。けれども、実は、ここから先は既に衰弱が始まっています。一般的には30歳をピークとして1年間で1%ずつ身体の機能は弱るとされています。80歳でだいたい4割くらいになる。これは筋肉も内臓の機能もみんなそんな感じで弱っていきます。
身体機能は私たちが健全に生きていくために必要ですが、実はそれよりも大事なのは社会的機能で最近では社会関係資本とも言います。いわば、人と人との繋がりです。私たちは一人で生きているわけではありません。いろいろな人と繋がりその繋がりの中で居場所や役割を見つけている。そしてそれが生きがいに繋がっています。仕事をしたり、社会生活を送る中でさらにいろいろな人と繋がり、その繋がりが強くなるほど社会の中で生きていくための選択肢が増えていくのです。
社会関係資本は、社会に出てから急速に伸びますが、日本では仕事で社会と繋がっている方が非常に多いので60歳、65歳で仕事を辞めると、一気に薄れていく。このため各地域には身体はまだまだ元気なんだけれども、やることがないという高齢の方がたくさんいらっしゃいます。
3つ目の精神的機能、心の成長は死ぬまで続きます。認知症になっても精神性は保たれると言われています。
3つの機能の成長と衰弱のバランスが変わることによって、私たちの人生は4つのフェーズに分かれます。一つ目のフェーズは身体的にも社会的にも精神的にも成長はまだまだこれからという子どもです。2つ目のフェーズは身体は日々弱っていくけれども、社会的、精神的には充実が続く人たち。3つ目は身体はまだまだ元気なんですが、社会的機能を急速に失っていく時期。前期高齢者の主に男性の方々ですね
そして、4つ目は、身体はどんどん弱っていき、人との繋がりもなく、生きたいようには生きられない時期です。だけど心は元気で、このギャップが苦しいフェーズです。後期高齢者や要介護高齢者ということになります。いろいろな高齢者がいることがおわかりになると思います。
 人生は4つのフェーズに分けられる
人生は4つのフェーズに分けられる
●「人生ラスト10年問題」
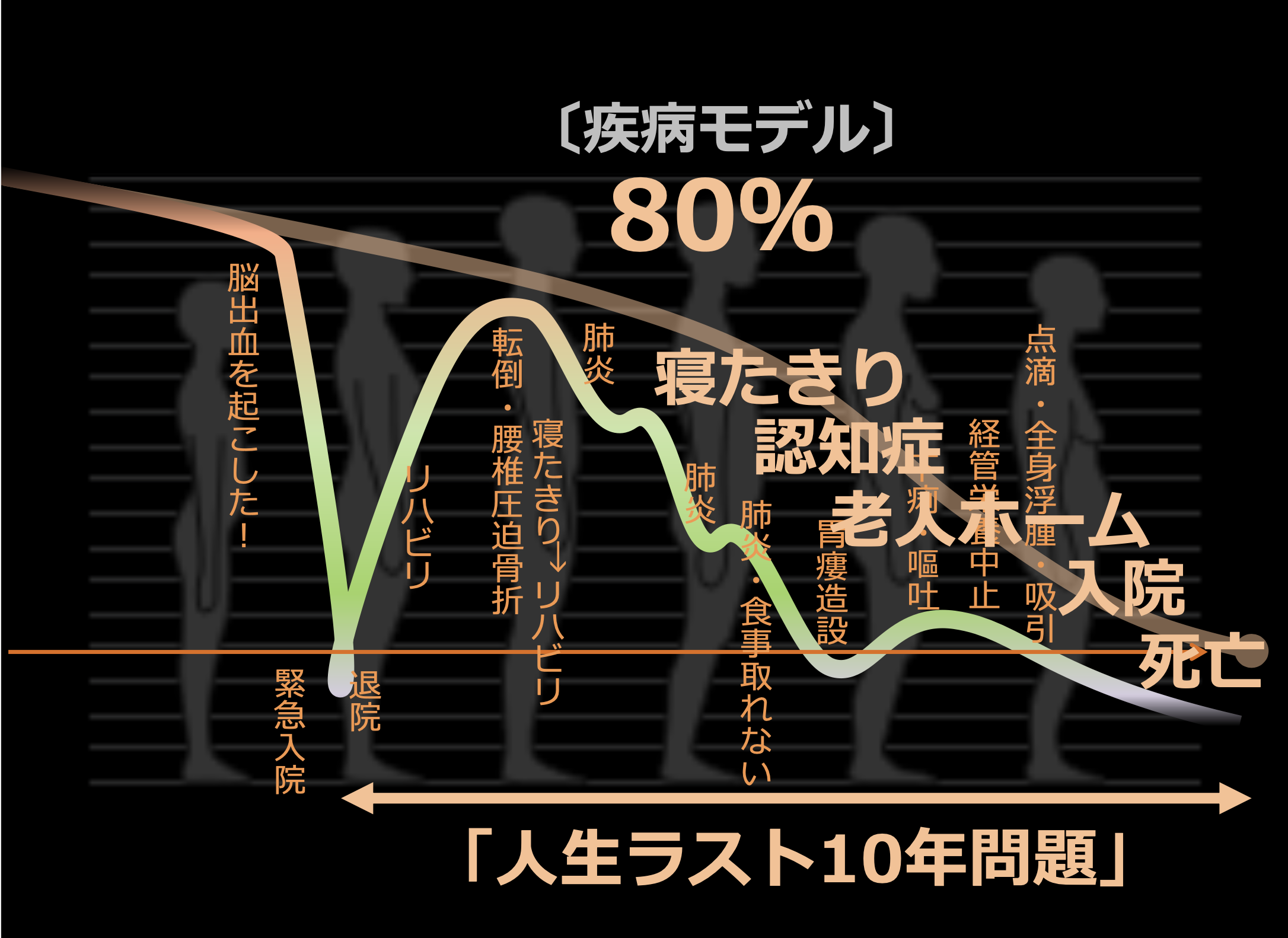
佐々木(淳):人生の最後の10年、身体がどう変化していくかをもう少し詳しく見ていきます。
一般には穏やかに畳の上に軟着陸ということが期待されますが、私たちの人生はその手前の段階でかなり大きな事故が起こります。そして、病院に運ばれて一命を取り留めてリハビリを終えて家に帰ってくる。この時に(多くは)要介護状態になっているわけですね。
その後、転倒して骨折したり肺炎になったりして再入院になります。肺炎というのは人生の最終段階で、こういうことを何度か繰り返しながら徐々にご飯が食べられなくなります。最終的には流動食も取れなくなると胃瘻を作ったりしますが、最近では作らない方が多い。
それでも何もしないとすぐに死んでしまう状況は皆さん受け入れられないので、ここで点滴をします。すると体液の量が増えて唾液や痰の量が増えます。ご自分で飲み込めない方が口の中に唾液や痰が溜まると窒息して危ないので、喀痰吸引措置をします。点滴や喀痰吸引を繰り返しながらみんなでじっと死ぬのを待つというのが私たちの人生の最終段階で、これは老齢医学の中では「疾病モデル」というふうに名前が付いています。
その過程の中で寝たきりになったり認知症が出たりということで、家で見れないということで、老人ホームに入ったり最後は入院して、入退院を繰り返してと、いろいろなことが人生の最後に起こります。これを私たちは「人生ラスト10年問題」と呼んでいます。
これは、つまり平均寿命と健康寿命のギャップによるものです。日本は国際的にはかなり長生きな国なんですけれども、平均寿命のかなり手前で健康寿命が終わります。つまり病気や障害と共に、医療、介護と共に生きていく、そんな時間が男女共に10年あるんですね。
国策で健康寿命を延ばすことには成功していますが、健康寿命が延びると実は平均寿命も延びますので、不健康寿命10年のギャップは縮まっていない。この10年間に、私たちは上手に適合することができていません。
 健康寿命と平均寿命の間に約10年間のギャップがあり、ここで入退院を繰り返す
健康寿命と平均寿命の間に約10年間のギャップがあり、ここで入退院を繰り返す
●入退院を繰り返す高齢者が医療費の大半を占める
佐々木(淳):高齢者は人生最後の10年で入退院を繰り返します。5歳刻みの年齢別医療費を見ると75歳のところから急速に増えていることがわかります。医療経済的には後期高齢者を区分して保険制度も別にしたわけですが、ここに非常に多くの医療費がかかっています。高齢者で国の医療費の半分以上を使っている計算です。何に使われているか内訳を見ていくと、大半は図のブルーで示した入院の部分なんです。後期高齢者の医療費が高いのは彼らが入退院を繰り返すからです。
結果として何が起こっているかというと、皆さん病院で死んでいる。多くの方が人生の最終段階を自宅ですごしたいと思っていますが、大部分は病院で亡くなっているわけです。このギャップの大きさは先進国の中で日本が最悪になっています。
家で死ねなくて可哀想などと言っている場合ではありません。増え続ける死亡者を受け入れてきたのは病院ですが、ベッドの数はこれ以上増えません。病院側でも、治らない患者さんを受け入れると診療報酬がそんなにもらえないということで、看取りのための入院は受け入れなくなっている。これから増え続ける死亡者をいったいをどこで受け入れるのか。
結局は、自宅や施設で看取りをしなくてはいけないんですけれども、現状その看取り率は2割強です。しかもそのうち半分が警察による検案死です。在宅者の割合はだいたい2割ですが、これはあくまでも死亡場所の統計で、最後まできちんとケアされた方は実は10人に1人くらいしかいないということなんです。
孤独死とかちょっと変な死に方をする方が最近どんどん増えています。日本はこんなに豊かな国なのに、人生の最終段階がこんなに寂しい状況でいいのだろうかということです。
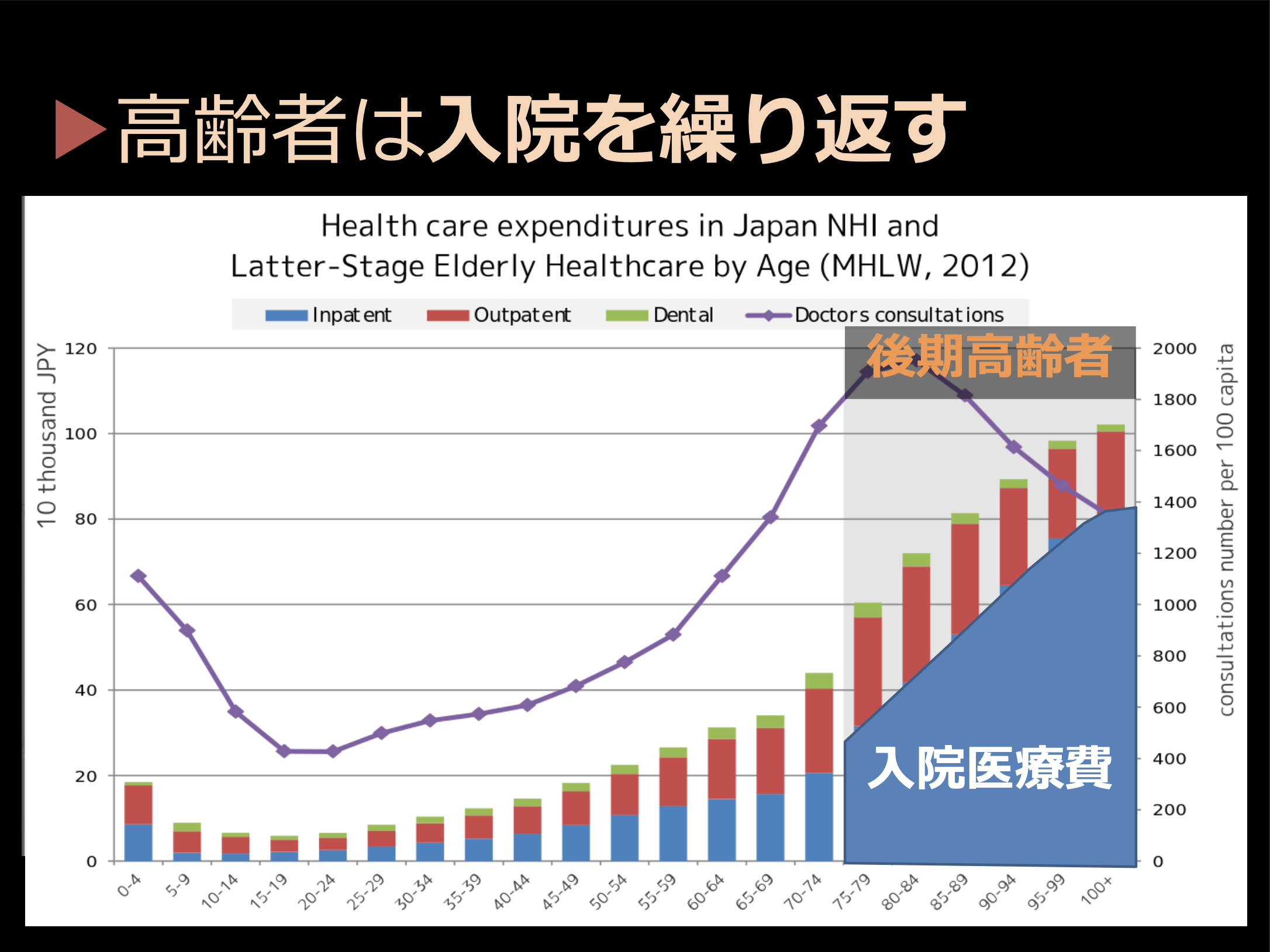 高齢者は人生最後の10年で入退院を繰り返し、その入院医療費が膨大な額になっている
高齢者は人生最後の10年で入退院を繰り返し、その入院医療費が膨大な額になっている
●最後まで納得できる人生を生きるための在宅医療・介護
佐々木(淳):多くの高齢者が穏やかな生活を最後まで送りたい、できれば自宅で過ごしたいと考えていますが、人生の最終段階で救急搬送を繰り返し、最後は病院で亡くなっています。この状況を何とかしなくちゃいけないということで始まったのが在宅医療・在宅介護という制度です。
容体が急変して救急搬送で運ばれる前に日頃から健康管理をちゃんとすればそもそも救急車で運ばれる状況を少なくできるんじゃないか、あるいは、もし何か具合が悪くなっても病院に行くんじゃなくてお医者さんを呼び、自宅で治療してもらえれば入院しないで済むんじゃないか、あるいは介護と医療がしっかり連携して自宅で最後まできちんと苦痛が緩和できて、自宅で生活が継続できれば自宅での看取りもできるんじゃないか、ということです。これが在宅医療及び介護の考え方です。
私たちの身体の機能は年齢と共にどんどん弱っていきます。本来のポテンシャルよりも早く弱ってしまった時には、病院に行って病院の先生に治してもらえばそれでいいんです。けれども、人生の最終段階に弱った時にどうしたら良いかということを私たちはよくわかっていないんですね。
病院に行ったからと言って命が延びるわけでもないし死が避けられるわけでもありません。人生の最終段階で医療にできることは何かというと、最後の部分、実際には入退院と救急搬送を繰り返しガタガタとなるところをできるだけ穏やかに、なるべく入院しないで自宅で最後まで自然に生活できるようにそっとサポートする、これが在宅医療の大きな仕事の1つです。
ただ、これだけだと自宅で死なずに生きているだけということになります。大事なのは最後までその人らしく生きていただく、主体性を持って生きられるということです。つまり、自分自身の生き方、生活や人生を選択できるということです。このために大事なのは人間関係です。人と人との繋がりがあれば、何か困った時に誰かに相談して問題を解決することで人生を選択できます。
多くの高齢者は人と人との繋がりが非常に希薄になっているので、誰かに相談をしたり誰かに助けを求めたりということが結局保険サービス以外にない。そうなってしまうと、最後は「生きる」ではなく「生かされる」になってしまう。
どうやったら最後までその人らしく生きていただけるか、こういうことも考えながら納得できる人生を最後まで送っていただきたいなと考えています。
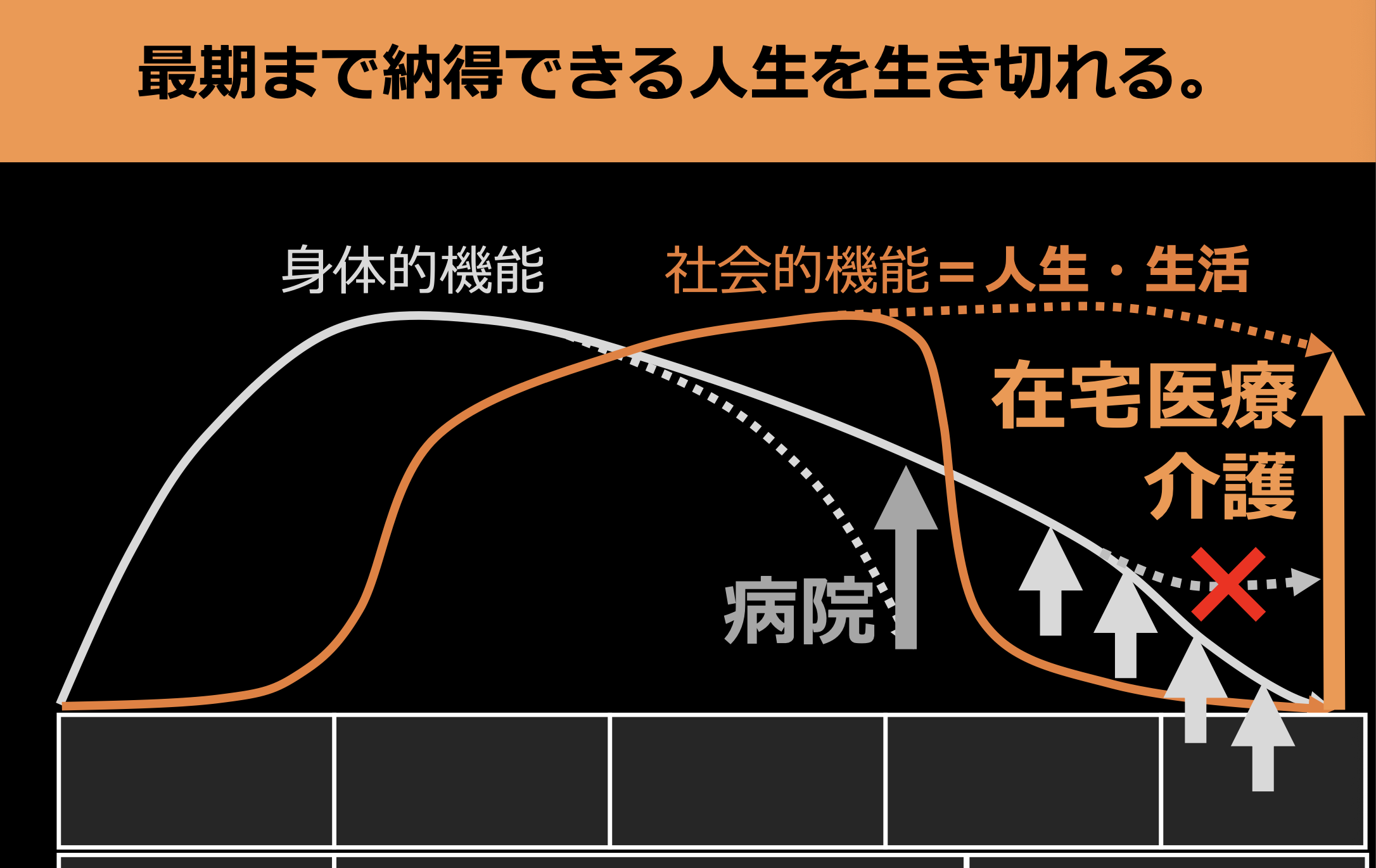 最後まで自然に生活できるようにそっとサポートすることが在宅医療の大きな仕事
最後まで自然に生活できるようにそっとサポートすることが在宅医療の大きな仕事
●多くの高齢者が薬の飲みすぎで体調を崩している
佐々木(淳):人生ラスト10年を穏やかに生きるために知っておきたいポイントが2つあります。
1つは「受診するなら大病院・専門医」という誤解です。多くの方は何か病気にかかったら専門の先生に診てもらったほうが安心、かかるんだったら大病院のほうが安心だと思っていらっしゃる方が多いと思いますが、果たしてそうでしょうか。
ここに、98歳のおばあちゃんの紹介状に書いてあった薬のリストがあります。私が診療を引き継ぐことになって、前の先生からいただいたものです。もの凄くたくさんの薬を飲んでいらっしゃいます。もちろん1人の医者がこんなにたくさんの薬を出しているわけじゃなくて、いろんな診療科の先生がちょっとずつお薬を出していて、結果として数が増えてしまったものです。
自宅ではちゃんとお薬を飲めていなかったんですけれども、老人ホームに入ることでお薬をちゃんと飲ませていただけることになりました。結果として薬が効きすぎたのか、血圧が下がってふらふらして食欲がなくなって、一日中うとうとしているという状況でした。老人ホームに入る時に主治医になった私がお薬を減らして、今おばあちゃんは元気に暮らしていらっしゃいます。
この例でわかるように、高齢者にとって薬は必ずしも安全ではありません。お年寄りの転倒の40%は薬が関係していると言われています。後期高齢者の場合は薬の数が5種類を超えない方がいいというのが一般的な常識です。ところが、多くの病気がある高齢者は病気ごとに治療をしていると薬はどんどん増えてしまいます。
1つひとつの病気に最適な治療をして、それを全部足し合わせるとその人にとって最適な治療かというと、そうではないんですね。薬の飲み合わせもありますし、薬が増えるだけで高くなるリスクもあります。高齢者に生活習慣病の治療を厳格にすると逆に死亡のリスクが高まることがわかっていますし、加齢に伴う肩や腰の痛みは痛み止めが効きにくいこともわかっています。高齢者の特性を考えると、薬を飲んで治療することのメリットは年々減っていく。一方で、歳を取ると身体は小さくなるし、肝機能や腎機能は弱くなってくるので治療のデメリットが大きくなってきます。
それなのに、実際には、それぞれの臓器に最適な専門医を探して、たくさんの主治医を持つことが多い。結果としてお医者さんが増えます。そうすると薬が増え、有害事象、リスクが増えてくるんです。ですから、お年寄りで複数の病気を持っている人は、大病院や専門医ではなく、かかりつけ医を見つけたほうが安心なんです。
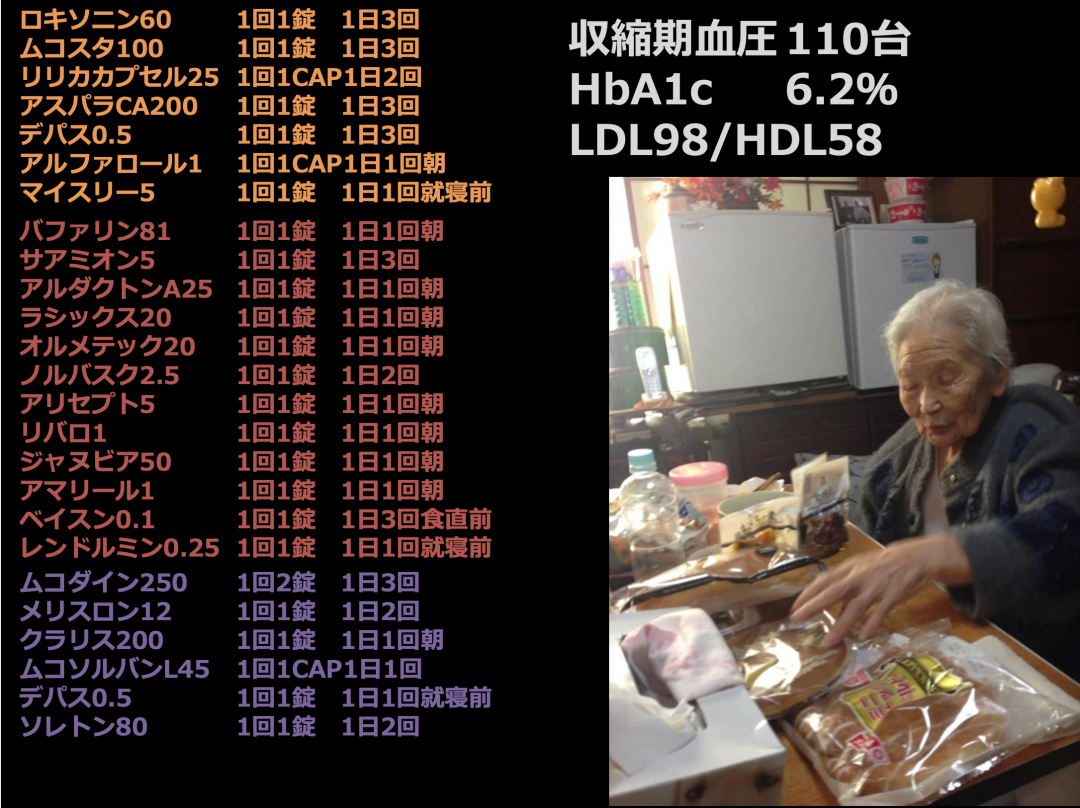 ある患者さんが飲んでいた薬。すべて飲むことでかえって体調が悪化していた
ある患者さんが飲んでいた薬。すべて飲むことでかえって体調が悪化していた
●「入院できれば一安心」は間違い
佐々木(淳):2つ目の誤解は「入院できれば一安心」ということです。これが大きな間違いだと皆さんにはぜひ知っておいてほしいと思います。
在宅医療を受けている高齢者の方はよく入院します。入院の内訳を見ていきますと、約50%が肺炎と骨折によるものです。では、肺炎と骨折で入院すると何が起こるでしょうか。
肺炎で入院すると3割弱の方が入院中に亡くなり、要介護度で1.72段階分、悪化します。要介護度は全部で5段階しかありませんから、わずか5段の階段を2段近くも落ちることになるわけです。骨折で入院した方も1割弱の方が入院中に亡くなり、要介護度は1.54悪化します。私たちはこういうことを知っていますので、患者さんに「入院できたら安心だ」などとは決して言いません。なるべく入院しないで何とかできないかということを考えます。
実は入院するとけっこうお金もかかります。肺炎の平均入院医療費が約118万円、骨折の平均入院医療費が約132万円です。これだけお金をかけて元気になるんでしたらウェルカムですけれども、これだけお金をかけて死ぬかもしれないし寝たきりになるかもしれないと考えるとお金のかけ方をちょっと考えた方がいい気がします。
もちろん入院治療というのは私たちの社会にとって非常に重要な機能です。危ないという時に入院して、病院が回復させてくれて、大丈夫だというところで退院する。その後は自分で食べて自分で動いて自分で徐々に元気になっていくということが入院治療の前提になっています。
しかし、高齢者は若い方に比べて入院期間が長くなりますし、退院時の状態がそんなに良くない。若い人のように自分で食べて自分で動いて元気になることはできません。
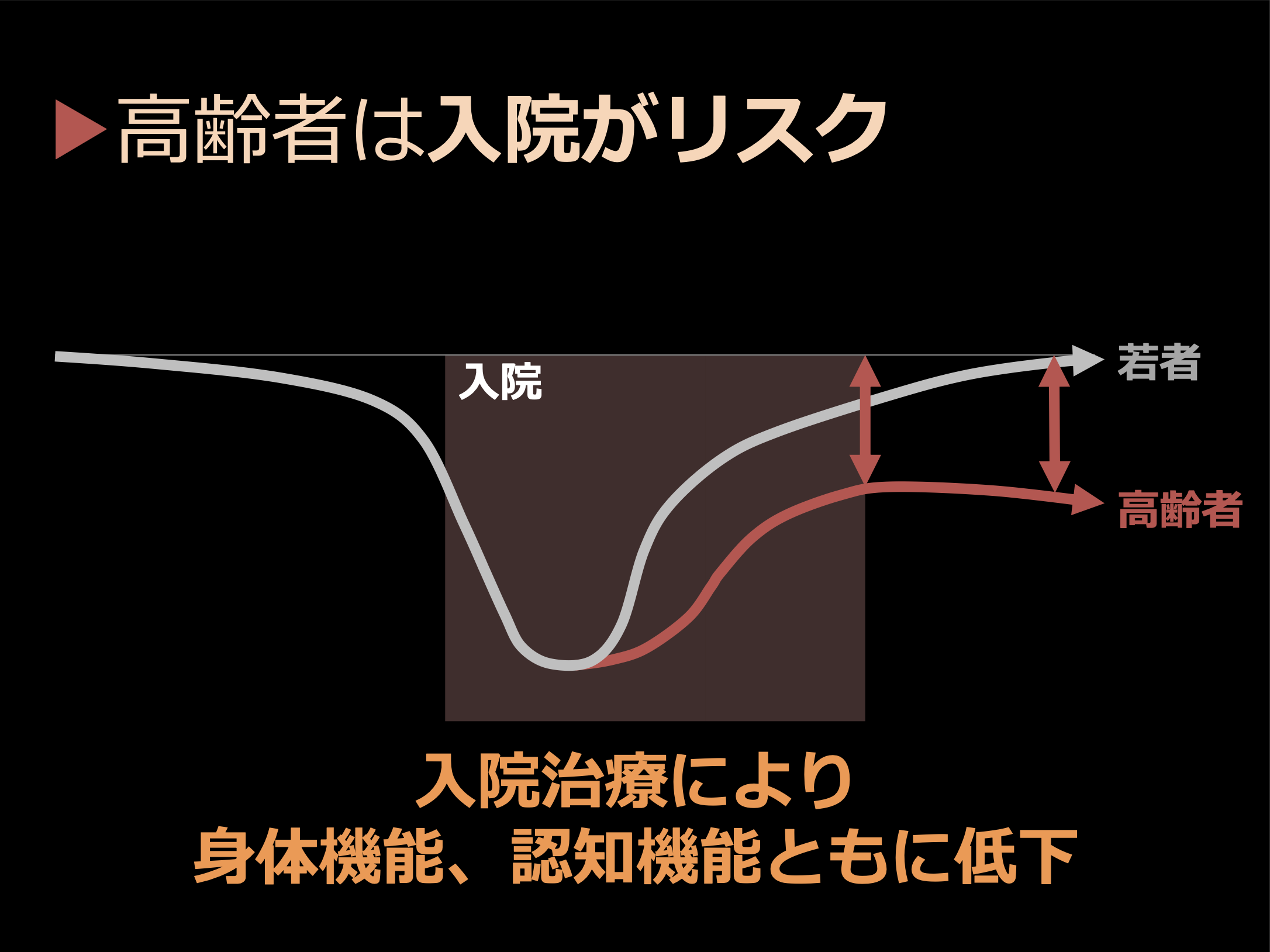 高齢者は入院自体がリスクになる
高齢者は入院自体がリスクになる
●入院をきっかけにガタガタと階段状に衰弱
佐々木(淳):高齢者の場合、入院によって身体機能認知機能が低下してしまうということが現象として良く見られます。これは入院関連機能障害という病名が付いています。
この要因が大きく分けると2つありまして、1つは「リロケーションダメージ」、もう1つは「医原性サルコペニア」というものです。
前者のリロケーションダメージは環境変化のストレスです。入院によって環境が変化すると、極度な緊張や適応障害、悪い時には譫妄が起こります。こうなると、家に帰りたいと言い出し、最悪の場合、ベッドに手足を拘束したりあるいは強い薬を投与して歩行できなくしたりします。そうすると高齢者はあっというまに寝たきりになって認知症が進行してしまう。
医原性サルコペニアのほうは、医療が原因で起こる筋肉減少症です。入院によって安静が必要になったり食事が止められたり制限されたりすることによって身体機能の低下が急速に進んでいくということです。10日間の入院で7年分老化が進んだのと同じだけ骨格筋が失われると言われています。
高齢者の入院についてじっくり考えていただきたいんですが、高齢者の場合は最後入退院を繰り返し、階段状に衰弱が進んで行きます。
例えば、高齢者が脳梗塞などを起こした場合、その後、退院したとしても転倒・骨折、誤嚥性肺炎などいろいろなアクシデントや病気を繰り返しながらその都度入退院を繰り返し、要介護度が悪化し、最終的には寝たきりになって、最後は病院で亡くなります。高齢者の場合は入院して病気が治ったとしても完全な回復というのは難しいので「よくする」ではなく「悪くしない」が大事なんだということです。
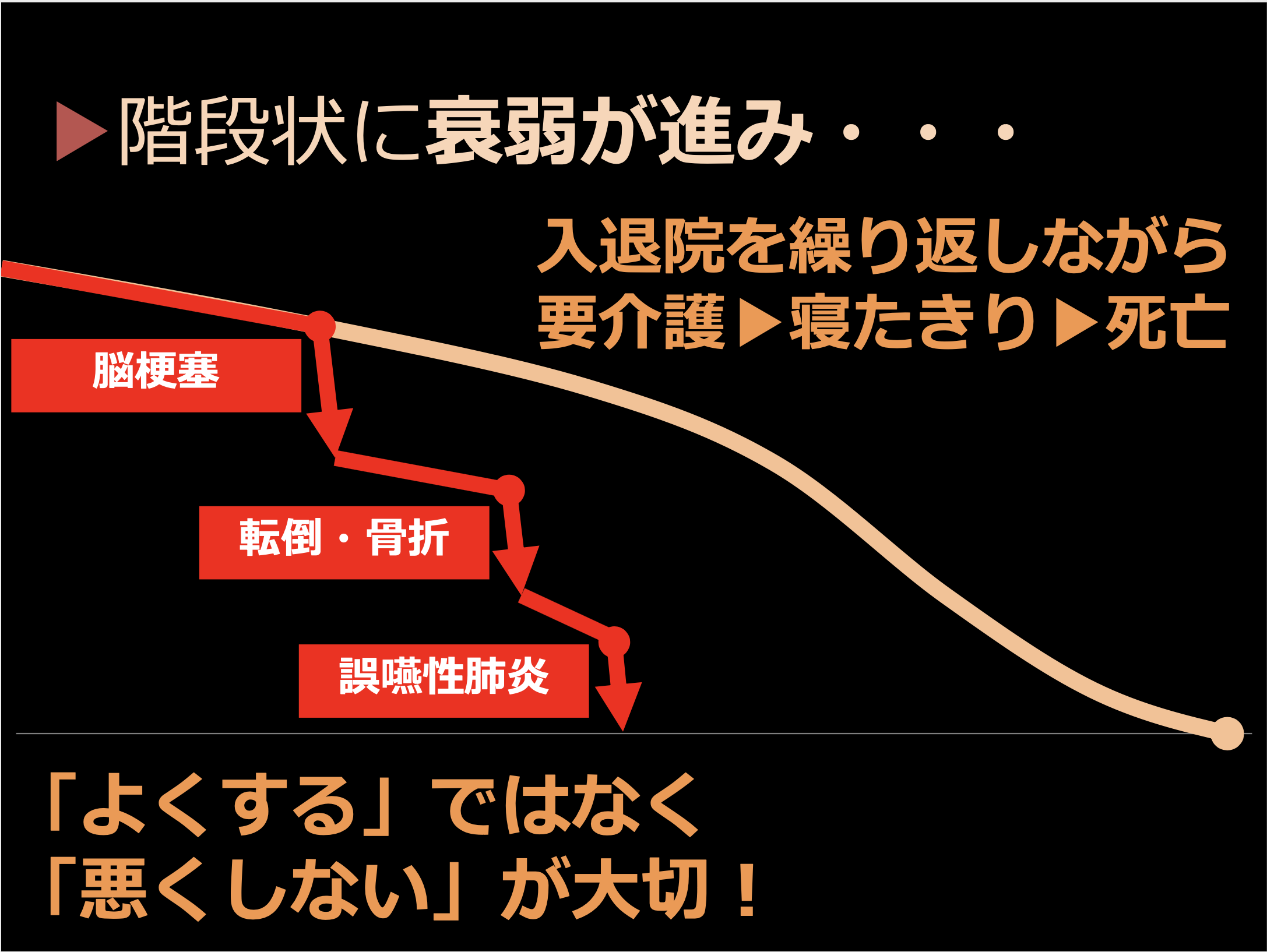 高齢者の場合、人生の最終段階では入退院を繰り返しながら階段状に衰弱が進む
高齢者の場合、人生の最終段階では入退院を繰り返しながら階段状に衰弱が進む
【withコロナ時代の高齢者の健康リスクと仕事と介護の両立③】『佐々木淳医師が語るwith コロナ時代のリスクの理解と家族の関わり方』はこちらからお読みいただけます。
注:本記事は2020年12月9日にライブ配信した内容を元に構成しております。
この記事が気に入ったら「いいね!」して下さい。リクシスの最新情報をお届けします。