NEWS

『Withコロナ時代の高齢者の健康リスクと仕事と介護の両立』
講演者:佐々木淳氏(医療法人社団 悠翔会 理事長・診療部長・医師)
講演では、多くの医学的・統計的なデータと共に、コロナ禍の今、介護に直面するビジネスパーソンと彼らが働く企業側が知っておくべきことと、今後の行動指針に対する具体的なヒントが示されました。
本レポートでは、佐々木淳氏による基調講演の後半部分『佐々木淳医師が語るwith コロナ時代のリスクの理解と家族の関わり方』をご紹介します。
●高齢者の場合、入院を防ぐことが何より重要
佐々木(淳):このように見ていくと、「予防」の大切さがわかります。この予防には大きく3段階あります。
1段階目の予防(一次予防)は発症の予防ですね。これは病気を防ぐということです。
若い世代の発症予防は、その対象が脳梗塞や心筋梗塞です。だからメタボ対策というようなことをやっているんですけれども、高齢者の場合は動脈硬化は進んでしまっていますので、脳梗塞や心筋梗塞は完全には防げません。高齢者の場合、入院理由の一番の原因は肺炎、骨折ですから、どうやったら肺炎、骨折を防げるかを考えることが重要だと思います。
二次予防は早期発見・早期治療、三次予防は合併症予防ということですけれども、高齢者にとって一番の危険は入院そのものです。ですから高齢者の場合には入院を防ぐことが重要になります。
もちろん命を守るためにどうしても入院が必要な場合は、入院していただきますが、入院したら大変だ、どんどん身体が弱っちゃうよということで、どうやったら早く帰れるかと言うことを考えないといけません。
ここから先治療してもしなくてもそんなに変わらないぞという時が必ずやってきます。その時にどうするかですね。最後の最後まで治療を頑張るのか、一定のところまで頑張ったらそこから先は運命に身を任せるのか、このあたりを日頃からご家族で話し合っておくことが大事だと思います。
 どこまで頑張るのか、日頃から家族で話し合っておくことが大切
どこまで頑張るのか、日頃から家族で話し合っておくことが大切
●在宅高齢者が入院に至る背景は低栄養
佐々木(淳):肺炎や骨折でしょっちゅう入院してしまう高齢者ですけれども、共通の要因が2つあります。
1つは栄養状態が悪いことです。高齢者の多くは低栄養です。5割が低栄養、4割がそのリスクの高い状態で、問題ない人は実は1割弱しかいません。もう1つはサルコペニア、筋肉減少です。筋肉が減ってしまっている人が約7割、筋肉が脆弱、いわゆるフレイルと言われる人が約8割です。
入院する前の状態をちょっと振り返ってみますと、面白いことがわかりました。肺炎で入院した人のほぼ100%が低栄養です。サルコペニア、フレイルの割合もかなり高い。骨折で入院した人も96%が低栄養です。サルコペニア、フレイルとやはり筋肉が弱っていることがわかります。肺炎と骨折は全く違いますが、背景となる要因は同じです。
皆さんの親御さんや祖父母の方は、まだまだ元気に見えても実は水面下で何かが進行している可能性が高い。最初に出てくるのは食事量の低下です。日本には年相応という便利な言葉がありますのでこの年齢なら十分じゃないのと思っているうちに必要なタンパク質やカロリーが取れなくなって低栄養状態になります。そうすると、自分の身体の筋肉を分解してそれを補います(筋量減少)。その結果、運動機能が低下して、運動できなくなり、食事量はさらに低下し、ますます悪化する。この悪循環をフレイルサイクルと呼んでいます。
筋肉減少は全身で同時進行します。足の力の弱い人は呑み込んだり吐き出したりする力も弱くなります。結果として誤嚥も増え、肺炎が起こりやすくなる。もちろん転倒骨折も起こしやすくなります。こうして入院し寝ている時間が長くなると、いろいろな病気が起こって認知症の進行が加速したりします。誤嚥性肺炎や尿路感染症、褥瘡、転倒・骨折、認知症進行などが起こってきます。
つまり、食事量の低下から始まるフレイルサイクルを押さえることが大切です。高齢者の予肺炎や骨折を防ぎ元気でいていただくための一番の入口はしっかり食べてもらうことなんです。
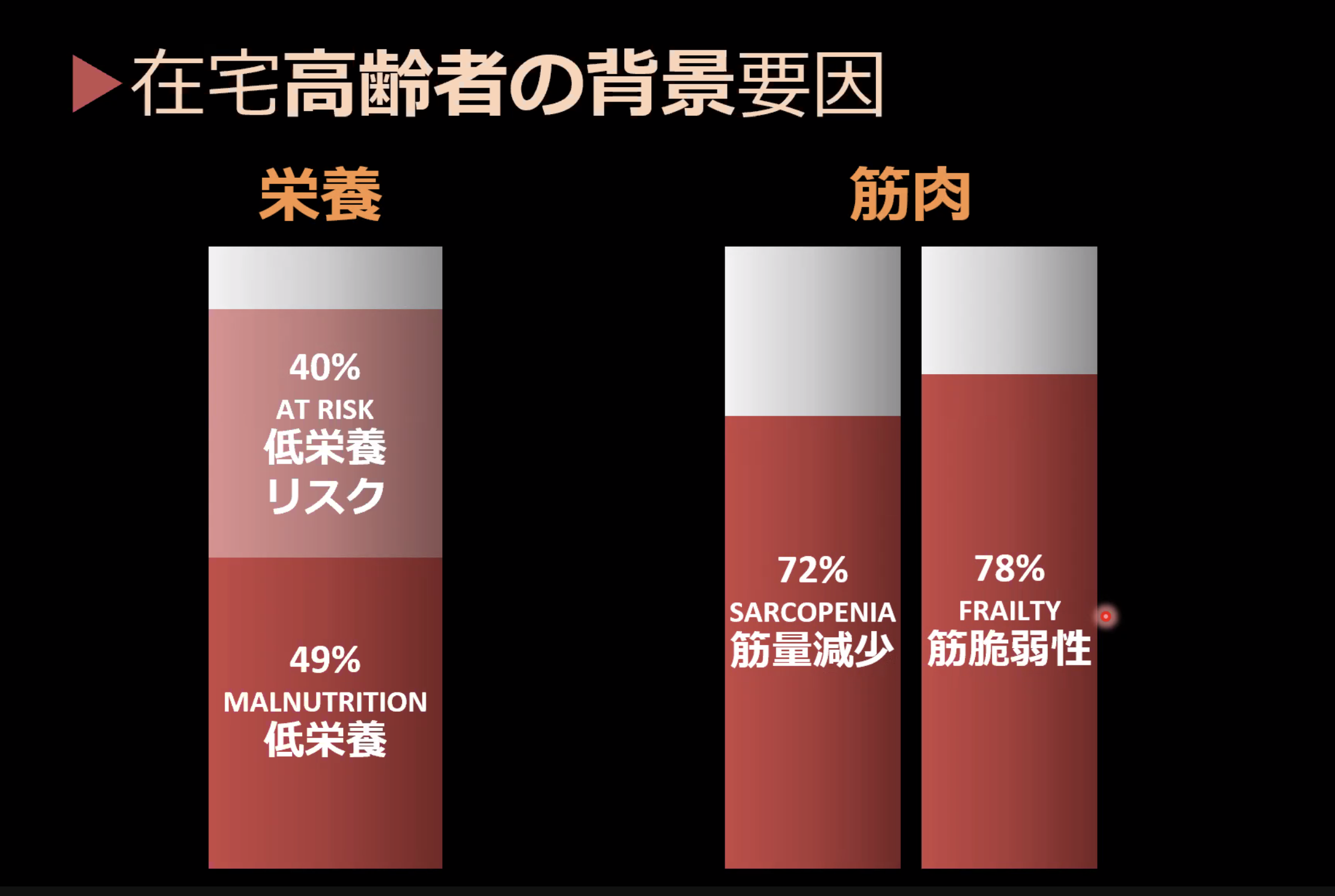 在宅高齢者の半数が低栄養で、約七割がサルコペニア
在宅高齢者の半数が低栄養で、約七割がサルコペニア
●高齢者は太っていたほうが死亡リスクが低い
佐々木(淳):実は高齢者は太っていた方がいいということがわかっています。肥満度の指標として使われるBMI (Body Mass Index) と死亡リスクの関係を見ていくと、一般的な成人では、BMIが22である時最も死亡リスクが低いと言われていますが、高齢者の場合は違います。
高齢者で最も死亡リスクが低くなるのは何とBMIが25から30くらいなんです。つまり、中等度の肥満になっても高齢者は死亡のリスクが上がらないばかりか、むしろ死ににくくなるということです。逆に痩せていくと死亡のリスクが著しく高くなります。
たとえば女性の場合、BMIが22の標準体型の人と比べて16を下回る、わかりやすく言うとモデル体型の女性は死亡のリスクはなんと2.6倍に上がります。高齢者はちょっとぽっちゃりしていたほうが死ににくいということなんですね。これは日本だけの傾向ではなくて世界共通です。
アメリカのデータで白人、黒人、ヒスパニック、3人種の高齢者について最も死ににくいBMIを調べた研究ではやはり27という高い数値が出ています。
年齢と共にちょっとずつ体重を増やしていくのが死亡リスクの低い、安全な歳のとり方になるわけですが、日本ではこれと全く逆のトレンドがあります。歳と共に痩せていくんですね。在宅高齢者の平均BMIを見ると、18.5未満の痩せている方が60%もいます。女性の場合、標準体型に比べて死亡リスクが2.6倍になると申し上げた、BMI16未満の人がなんと3割近くもいます。
高齢者の場合はちゃんと薬を飲んでもらうよりしっかり食べてもらうことのほうが明らかに死亡リスクを大きく下げることができる。もちろん痩せている高齢者の中にも元気な人はいます。本当に死ぬんですかとよく言われますけれども、痩せている人はやはり死亡リスクが高い。
アメリカの老人病院のデータですが、入院したときに栄養状態が良かった人のほうが累積生存率が高いというデータがあります。痩せている高齢者は入院などの大きなストレスが掛かったときに亡くなるリスクが高いということです。だから、何か起こった時に死なないためにしっかり体重を元に戻しておくことが重要だと思います。
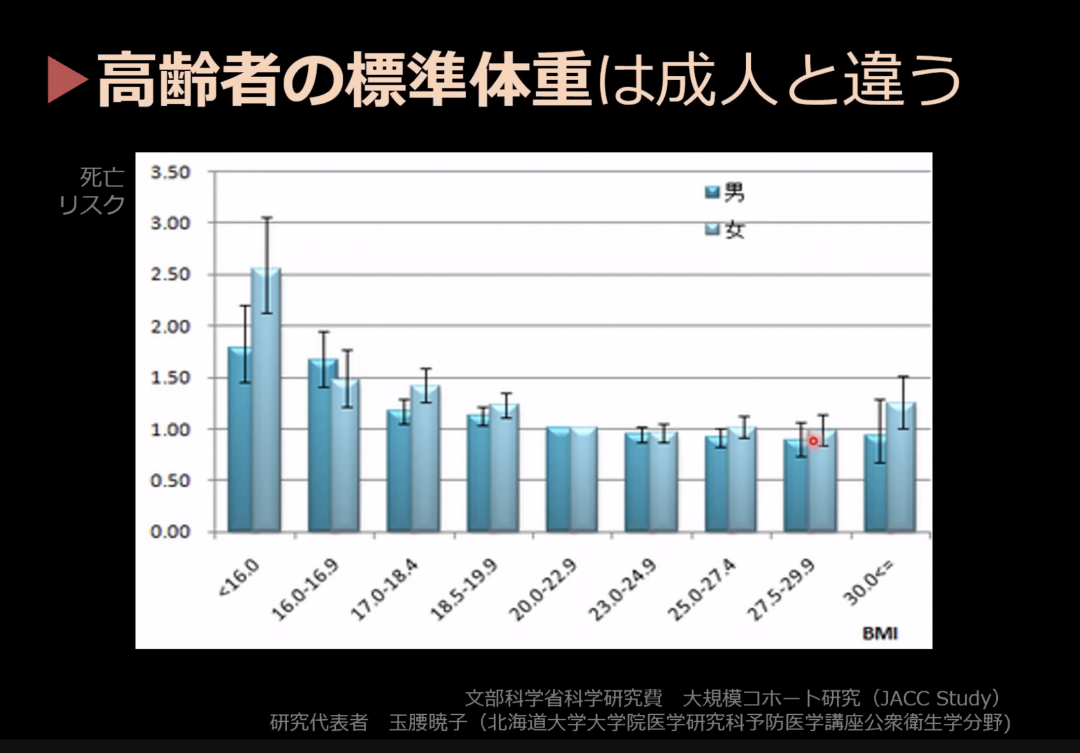 高齢者は少し太っているほうが死亡リスクが低い
高齢者は少し太っているほうが死亡リスクが低い
●ある時点から医療方針は逆になる
佐々木(淳):高齢者の医療について、何のための医療かを考えることが重要です。
年齢が若い層に対しては、メタボ健診をはじめとしていろいろなことをやっています。なんのためにこんなことをやっているかというと健康寿命を延ばすためです。脳梗塞や心筋梗塞によって健康寿命を終わらせないために、食べすぎない、太らない、お酒や煙草はやめて、コレステロールもちゃんと下げて、薬をちゃんと飲んでねという指導をします。これは健康寿命を延伸するために患者さんに指導するわけです。
でも、高齢者の多くは健康寿命が終わっています。リスクは何かというと低栄養やサルコペニア、フレイルです。高齢者でマネジメントすべきリスクは脳梗塞や心筋梗塞ではなくて肺炎と骨折なんです。
ですから、ある年齢層を境に医療の方向のギアチェンジをする必要があります。
高齢者が残りの人生をより楽しく生きるために、しっかり食べて、お酒も煙草も吸っても吸わなくても変わらない、血糖、脂質、血圧は下げすぎない、薬はできるだけ少なくする、などです。
健康寿命が終わった段階で、医療の方針がひっくり返る時が来ます。逆に健康寿命が終わっている高齢者に、それ以前の人たち向けの治療をすると骨折や肺炎などで入退院を繰り返し、病院で亡くなることがあります。高齢者には高齢者向けの最適な健康管理があるのです。
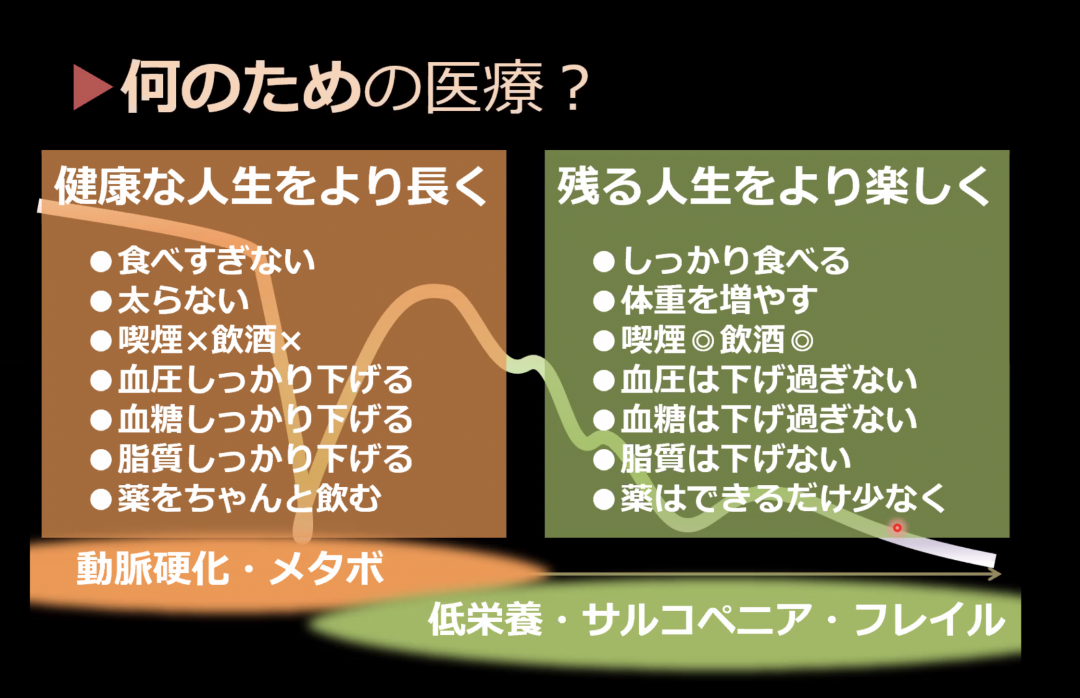 健康寿命の終わる段階で医療のギアチェンジが必要になる
健康寿命の終わる段階で医療のギアチェンジが必要になる
●進化を続けてきた在宅医療
佐々木(淳):私たちは在宅医療を通じて高齢者に最適なヘルスケアを提供したいと思っています。ご高齢の患者さんで持病があり継続的な管理が必要な方に医師や看護師が月に1回あるいは月に2回定期的に訪問して主に慢性疾患の管理をお手伝いしています。もちろん、治らない病気を一生懸命治そうというよりは残された機能で残された人生をいかにより良く生きていただくかということをサポートしていくことが私たちの大きな仕事です。
もちろん時に慢性疾患だけでなく緊急疾患の治療もしっかり行います。高齢者にとって入院は危険だと申し上げましたけれども、もし肺炎になったとしても入院しないで自宅で治療できるように精一杯のお手伝いをします。
早期発見できれば1日1回の飲む抗菌薬で実は88%の方が肺炎を治癒できます。早期発見できれば肺炎も在宅治療で対処できるのです。患者さんの中にはもともとの病気のケアのために輸血が必要あるいは抗がん剤の治療を継続する方もいますが病院に行くのが大変と言うことであれば自宅でお手伝いします。もしその方ががんの患者さんだった場合、残りの時間を充実して過ごすために痛みのない時間を作る必要があります。私たちは在宅で高度な緩和ケアを提供することでがんがあったとしても痛くない苦しくない、そんな人生が送れるようにサポートしていきます。
ホスピスカーも用意しています。赤色灯を付けることを許可されていますので、呼ばれたらこの車で駆けつけます。平均で38分で患者さんの家に到着します。一般的には救急車を呼びますが、呼んでから病院で診察を受けられるまで39分かかっているというデータがありますので、医者を呼ぶほうがもしかすると救急車で病院に行くよりも早く診察を受けられるかもしれません。
写真はスマートフォンで超音波の画面を見ているものです。このように在宅医療でもいろいろな検査ができるようになってきています。
私たちにとって在宅医療は目的ではなく手段です。目的は安心できる生活、納得できる人生をその人に送っていただくこと。その人が最後まで納得できる人生を送り、自宅で最後を看取らせていただく。その時間をもし家族と共有できるのであれば、ご家族の中には家族と共に最後まで暮らしたという記憶が残ります。肉体を焼いてしまえば灰になってしまいますが、患者さんが最後まで生きた記憶は共にすごした方々の記憶の中にいつまでも生き続けるのです。私たちはこれを命をつなぐと言っています。
 スマホで超音波検査の結果が見える
スマホで超音波検査の結果が見える
●そして、新型コロナが在宅医療を危機にさらしている
佐々木(淳):今年、在宅医療による療養生活を危機にさらす大きな事件が起こりました。新型コロナウイルスの感染拡大です。
新型コロナウイルスは、高齢の方々にとって非常に大きなリスクです。特に80代以上の死亡率は極めて高いということがわかっています。18歳から29歳の若くて元気な人たちの入院リスクを1とした時に、85歳以上の高齢者が入院するリスクは13倍。死亡リスクに至ってはなんと630倍にもなります。これは元気な85歳の数字です。複数の病気を抱えていればさらに跳ね上がます。
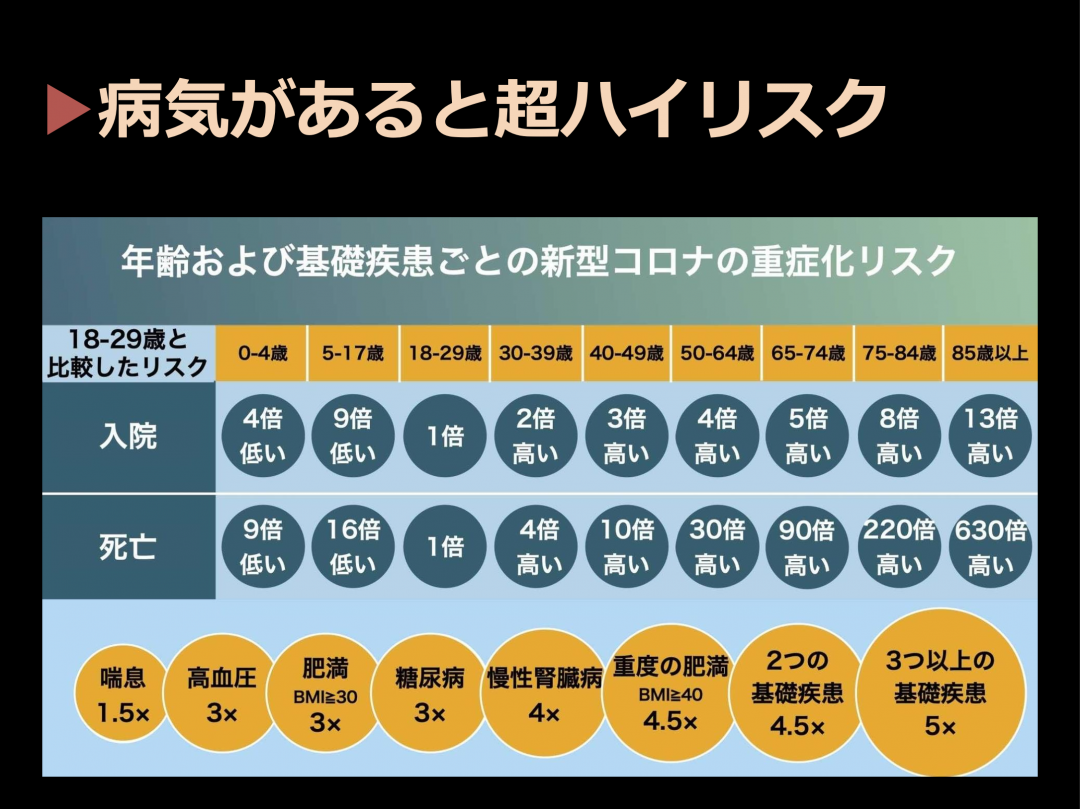 新型コロナは高齢者にとって極めてハイリスク
新型コロナは高齢者にとって極めてハイリスク
佐々木(淳):そんな高齢者を守らなくちゃいけないのが医療介護の現場です。結果として起こっているのが病院や高齢者施設における面会制限です。高齢の患者さん自身も外に行きたくないということにまる。当然のことながら高齢者の活動量は低下します。実際今年の1月と4月を比べると1週間当たりの高齢者の活動時間は25%くらい減っていることがわかります。
 コロナ禍によって高齢者の活動時間は25%減っている
コロナ禍によって高齢者の活動時間は25%減っている
●生活制限で深刻な影響が出ている
佐々木(淳):この25%の活動量の低下が高齢者に深刻な影響をもたらしています。
広島大学の研究で、生活制限によって高齢者に多くの悪影響が出ていることがわかっています。25〜58%の高齢者で身体機能が低下、48〜66%が身体活動量低下、28〜47%で歩行機能が低下、認知機能が低下した人も5割から7割、認知症が悪化した人も3割から6割と非常に深刻な結果が出ています。
あるいは高齢の患者さんが介護施設を使わずに家族ですごす場合に、家族にもそれなりの影響が出てきていることもわかっています。
生活制限のレベルを上げることで感染リスクは一定の所までは非常に効果的に下げていくことができますが、一定のところから先はなかなか下がらない。どんどんプラトーに近づいていくんですね。ゼロリスクにはならない。どんなに頑張ってもゼロにはならないんです。
どこまでやるのが合理的か、どの辺までやるべきかということをそろそろ考えないといけないですね。生活制限を高めれば高めるほど活動時間は下がっていくし高齢者の身体機能、認知機能は低下していきます。
一方で、緩めれば緩めるほど感染のリスクは高まっていく。どこまでやるべきかです。ゼロリスク指向を追及すると新型コロナで死ななかったけれども衰弱で死んじゃったみたいなことが起こるかもしれないのです。
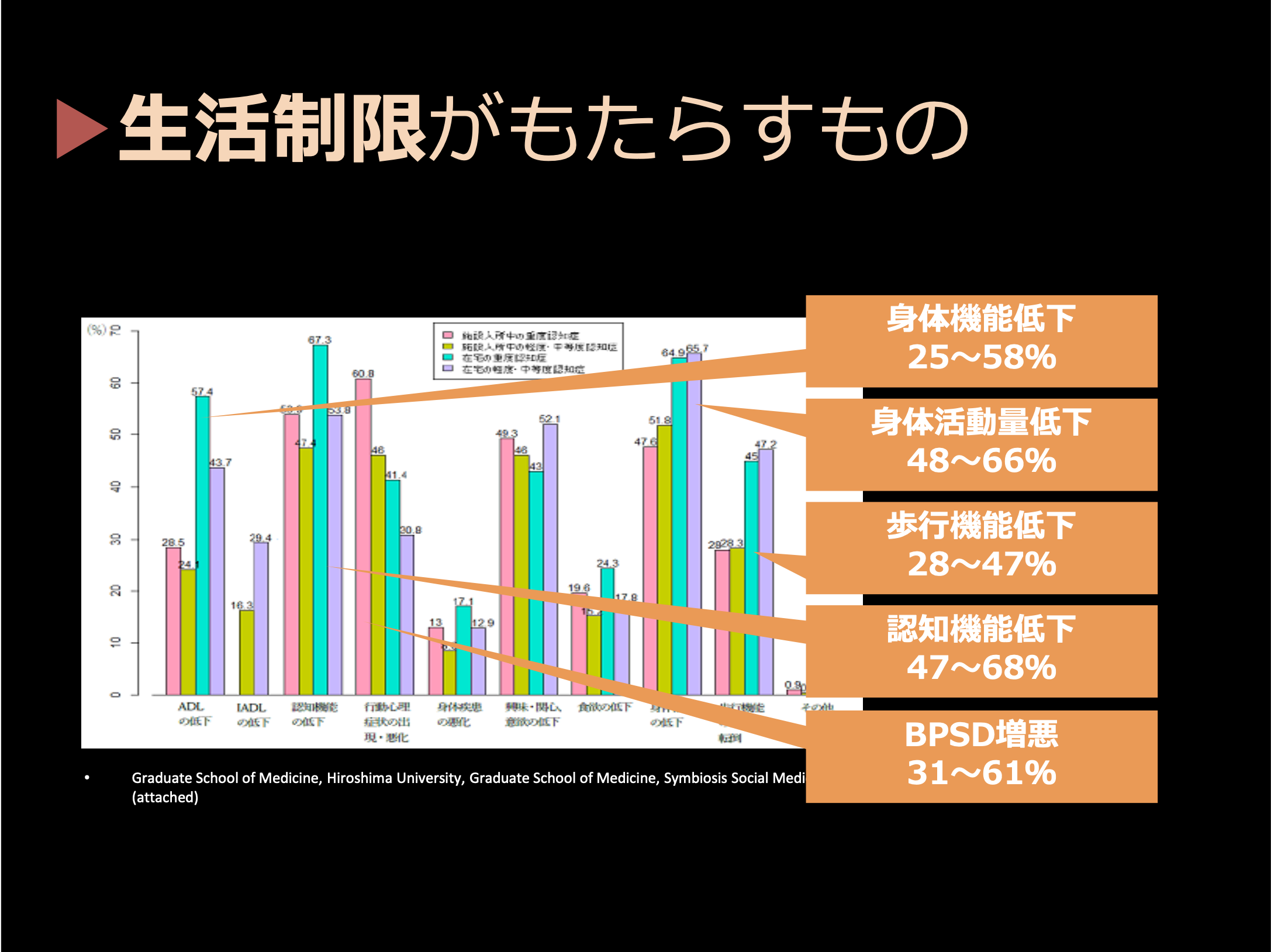 生活制限が高齢者の健康を蝕んでいる
生活制限が高齢者の健康を蝕んでいる
●死亡リスクに甚大な影響を与える人との繋がり
佐々木(淳):最後に高齢者の死亡リスクにとって甚大な影響を与える社会との繋がりについて改めて紹介しておきます。
急性心筋梗塞で入院した後期高齢者の半年以内の死亡率を見ると、社会との繋がりが極めて重要であることがわかります。図は、何か困った時にサポートしてくれる方が何人いますか?という質問をして、この人たちが入院した後どれくらい生きているか(死亡率)というのを見ています。
2人以上いますと答えた高齢者は半年以内に亡くなる方26%ですが、1人しかいないと答えた人は40%以上が半年以内に亡くなっています。1人もいないと答えた方はなんと7割の方が半年以内に亡くなっています。どんなに偉い先生に診てもらっているかというよりも何人くらい友達がいるかということのほうが私たちの生存率を左右するということです。
また別のデータでは高齢の男性で家族と共に暮らし家族と共にご飯を食べている高齢のおじいちゃんの死亡リスクを1とした時に、一人暮らしの人は一般的には危ないと言われています。
一人暮らしの高齢者が1人でご飯を食べていると死亡リスクは2割上がります。一人暮らしでも時々誰かとご飯を食べていると死亡のリスクは(1から0.84に)下がります。
実は一番危険なのは家族と一緒に暮らしているのにご飯は1人で食べている家庭内孤立の男性です。この場合死亡リスクは1.5倍になります。誰かと繋がっているというのは誰かと一緒に暮らしているということではなく、困った時あるいは会いたい時に誰かと会える関係性があるかどうかということです。
女性の場合は同居でも独居でも孤独でもそんなに差がありませんが、男性の場合は特に孤立に弱いということや、孤立しているかどうか、困った時あるいは会いたい時に誰かと会える関係性があるかどうかということを是非把握しておいていただきたい。
また、暮らしている地域がどういうところかによっても死亡リスクが変わることも重要です。住民同士の信頼度が高いと死亡リスクは低く、逆に信頼度が低いと死亡リスクは高くなることもわかっています。私たちは1人で生きているように思えますけれども人と人との繋がり、地域住民との繋がりによって健康は大きく影響を受けているということです。
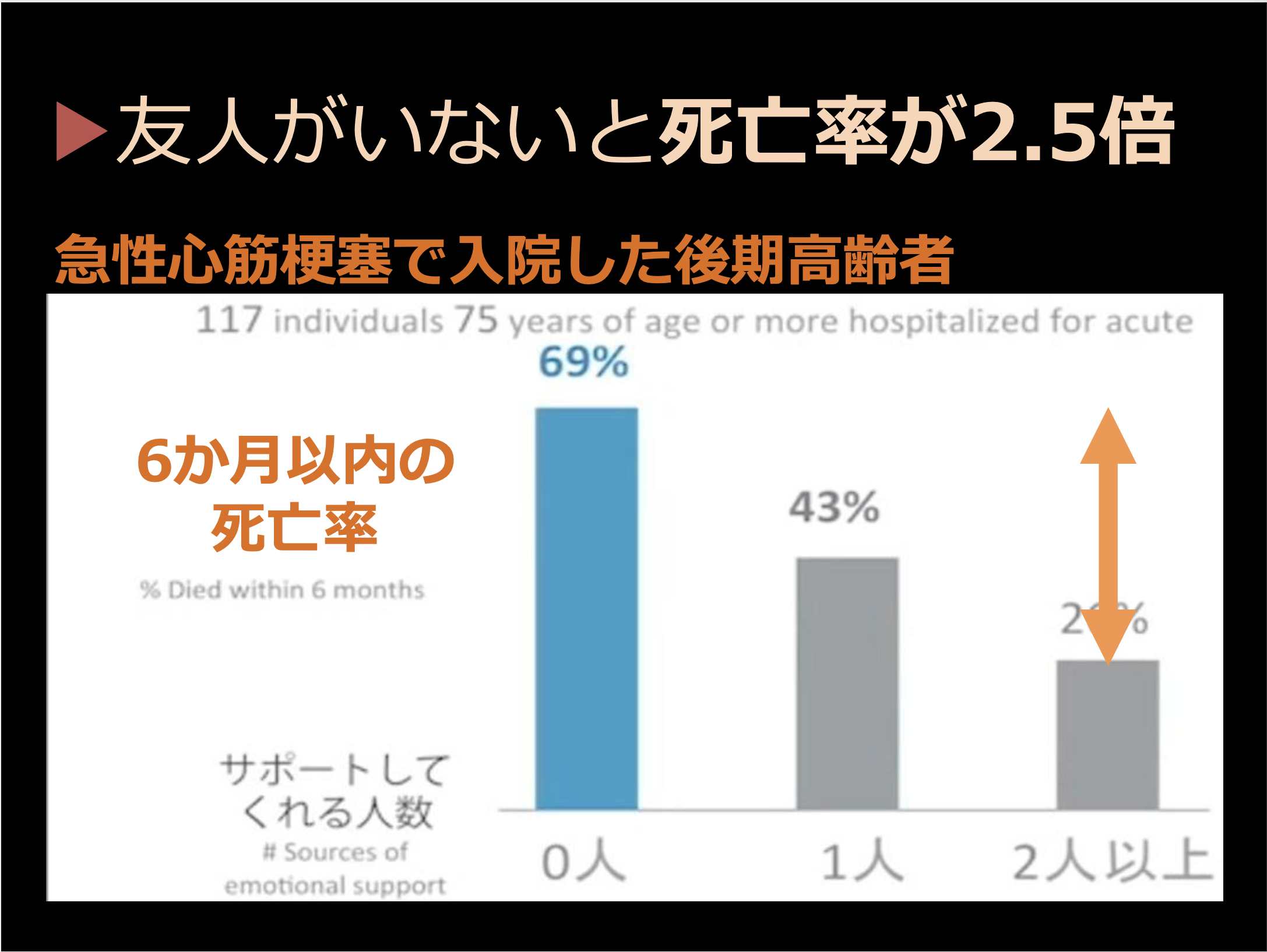 友人がいないと死亡率は2.5倍に
友人がいないと死亡率は2.5倍に
●人生ラスト10年に備える
佐々木(淳):今、高齢の方がたくさんいらっしゃいます。皆さんまだお元気かもしれませんが、これからどんどん弱くなっていきます。それを、できるだけ元気で弱くならないようにしていく。それからもし弱くなった時のためにできるだけの準備をしていくということが大事です。
高齢者に重要なのは高度な医療よりも年齢に最適化した医療です。できるだけ少ない薬でしっかりと栄養を摂っていただく。それが高齢者にとってのリスクである肺炎と骨折の予防に繋がる。
さらに、その人をできるだけ死なせないということではなく、しっかりとその人に最後まで生きてもらうような医療です。どんなに長生きしたとしても生かされる人生なんてちっともうれしくないですよね。多少短くても自分らしくしっかり生きる、人生の質が高いほうが多くの高齢者は幸せを感じるんじゃないかと思いますが、その中において大事なのは人と人との繋がりです。
一人暮らしでちょっと危なっかしくても人と繋がって生きていたらそのおじいちゃんはそのままそっとしておいてあげたほうがいいかもしれません。
高級な老人ホームが家の近くにできたからといっておじいちゃんをそこに入れるとどうなるかというと、特に男性の方は歳を取ってから友達はできません。その結果、老人ホームという集合住宅の中でご自分の個室の中から出てこられなくなる。結局、独居生活になってしまって死亡のリスクが高くなってしまいます。
こういうことを防ぐためには、その人にとっての最適な環境が何かということを考えていくことです。ご近所との関わりは大事になってきます。それから新型コロナを含めてそうですけれども、リスクゼロというのはないことを理解しておくことです。食べてむせたらどうしようとか、歩いて転んで骨折したらどうしようとか、確かにリスクはありますが、だから食べちゃダメ、だから動いちゃダメってやっちゃうと、生活の質は下がっていくし、結局衰弱を早めてしまいます。
何事もリスクに対するバランス感覚を持つことです。どのリスクを取るのか自分にとって納得のできるリスクテイクをみんなで考えて行くのが重要ではないかなと思います。
ご静聴ありがとうございました。
●クロージング
佐々木(裕):佐々木先生、ありがとうございました。コロナの状況も含めて私たちが普段誤解していたり、そうだと思っていたことが実は裏目に出るということあるんだなということがよくわかりました。
一点伺いたいのは、在宅ケアに向かって準備をすること、繋がりを大事にすること、医療の使い方を考えましょうということをやっていく上で家族側が、これはやらないほうがいいとか最低限やっておいたほうがいいといったことがあれば、是非教えてください。
佐々木(淳):まずは高齢者ご本人が自分で意思表示できるうちに最後どう生きたいのか話をしておくことが重要です。その人がそうするために何が必要かを考えることです。
また、例えば、医療系のサービスは保険でカバーされているので特に心配をしなくてもおおむね日本の都市部は必要なサービスを受けられます。どんな医療とサービスをどんな地域で使えるのか知っておいたほうがいい。
それとご本人の交流関係を知っておくことが重要かと思います。コロナで田舎に帰るのは大変かもしれませんが話の中で聞いておくだけで交流関係は見えてくると思います。ご自身がケアに関わりたいのであれば被介護者のお友だちと面通しをしておいて場合によってはどこまでお願いできるのかを把握しておく。医療とサービス、ご近所を上手に使いながらやっていくということです。
いずれにしても、前提になるのは本人がどう生きたいかなので、まずは意思表示ができるうちにたくさんお話しをしておくことが必要でしょう。
佐々木(裕):先生、本日はありがとうございました。介護の始まる前からの対話が重要だったり、介護に関する家族側の認識も固定観念を大きく転換する必要性がわかって大きなインパクトをいただいたご講演でした。
現役世代の方々で、仕事と介護の両立は難しいと感じている人が6,7割もいらっしゃいます。先生のお話を聞いて、それは杞憂で適度な距離感で専門家に任せることでご本人のためにもご家族のためにも持続可能な介護ができると感じました。また固定観念のパラダイムシフトが必要とも思いました。様々な気づきをいただきました。本日は本当にありがとうございました。
注:本記事は2020年12月9日にライブ配信した内容を元に構成しております。
この記事が気に入ったら「いいね!」して下さい。リクシスの最新情報をお届けします。